前回の記事で「大腸内視鏡では150回に1回の割合で致命的な見落としが起こる」という衝撃的な事実を述べました。
但し見落としの原因が全て医師の職務怠慢か?というと、話はそんなに単純ではありません。大腸内視鏡の見落としは、最近、研究が非常に進んでいる分野なのですが内視鏡後・大腸癌には「多くの除外規定」があり見解が分かれます。近い将来は「ここまでは不可効力の見落とし」「ここからは医師の職務怠慢」というルールが作成されるはずです。
原因1 認識の失敗
まずモニターに映った病変を医師が認識に失敗するという場合があります。この対策として複数の目(看護師)で確認する、人工知能(AI)で補助する、などが考えられます。しかし、これはゼロではありませんが要因としては小さいです。2019年の臨床試験ではAI(人工知能)補助診断下でのADR(腺腫発見率)は29%に止まり、十分な成果を出せませんでした。ドイツの2019年の臨床試験では「AIは医師より見落としが多い」という結果でした。

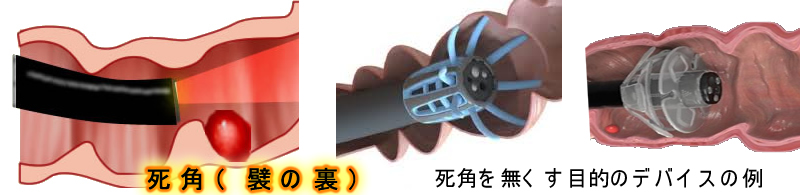
原因2 解剖学的・物理的な死角
「腸のヒダ」の裏側、屈曲の裏側、憩室、残便などが原因となる「死角」が大腸内視鏡の見落としの最大の原因です
世界中の医療ベンチャーが、この死角を無くすための様々なデバイスを開発・販売しています
しかし・・・機器が複雑になると「内視鏡が太くなり操作性が悪くなる」「腸壁を傷付けやすい」「高コスト」などの問題があり、普及に至る決定的なデバイスはありません(「None is Winner」と言われています)
原因3 検査の飽和と短時間化
これは上記の二つの原因とも深く関係するのですが、世界的に大腸内視鏡の件数が多くなりすぎたため1件当たりに時間がかけられなくなっています。世界で最も大腸内視鏡の盛んな日本は、世界で最も検査件数が飽和しています。

原因4 実はポリープ(前癌病変)を経ない大腸癌(de novo癌)が存在する?
日本ではかって、このような説もありましたが3千人以上の大腸癌のゲノム解読により、否定されました。大腸癌の発生には最低でも「5つのシステム異常」が必要で、これはダーウインの進化論に従います。つまり偶然の遺伝子変異が起き、これが選択されるという考えです。腫瘍の発生も本質的に同じで(腫瘍進化)細胞増殖に有利な変異、不利な変異が偶然に起こり「有利な変異が起きた優位クローン」が徐々に選択されて癌に至ると考えられています。魚が、いきなり哺乳類に進化しないように、正常細胞が一度に「5つの優位変異を獲得して癌化する」偶然は起きない訳です
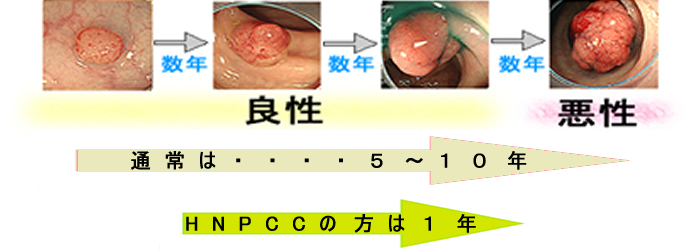
原因5 急速に癌化するポリープがある(HNPCCタイプ)
De novo癌は否定されましたが、急速に癌化する「De novoに近い性質のポリープ」の存在も分子生物学により解明されました。遺伝子修復機能に障害があり変異が短期間で蓄積する(ゲノム不安定)のです。腸の細胞は、人体で最も細胞分裂が盛んです。遺伝子が不安定なら5つのシステム異常を1年で獲得することもありえる訳です(HNPCC状態とSSAP,CMS1型癌)。まず遺伝子検査で「ゲノム不安定性(HNPCC状態)」を調べて、検診間隔を決めようという意見もありますが、実用には遠い状況です。
| 大腸癌への勝利はあるか?・・・・半減が限界 大腸癌減少に世界で最も成功したのは米国です。検診とポリープ切除の普及で大腸癌死亡をピーク時の半分にすることに成功しました。 一方、日本では大腸癌の増加が止まりません。日本では年間6万人近くが大腸癌で死亡します(2019年度統計)。「大腸内視鏡を全国民に義務付けてはどうか?」という意見があります。予測として死亡率は半分となり、年間3万人が救命される計算になります。しかし同時に年間3万人の方が「内視鏡を受けたのに大腸癌で死亡する」という事態になると予測されます。 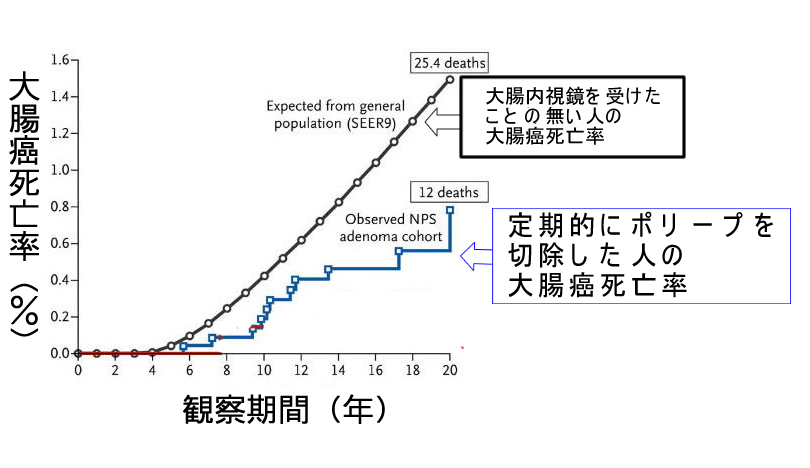 米国のデータより( N Engl J Med 2012) 二極化する大腸内視鏡 2010年にポーランドから下記の報告(NEJM 2010)があり世界中の専門医の話題になりました。ポーランド国民の大部分は日本や他国と同様に「流れ作業の内視鏡」を受け、その後に、かなりの確率で大腸癌になっています。しかし、極一部の「高精度な検査をする医師」に検査を受けた人たちは大腸癌に、ならないという内容です。(これは日本のトップ・レベルの病院の60分の1という驚異的な低さです) 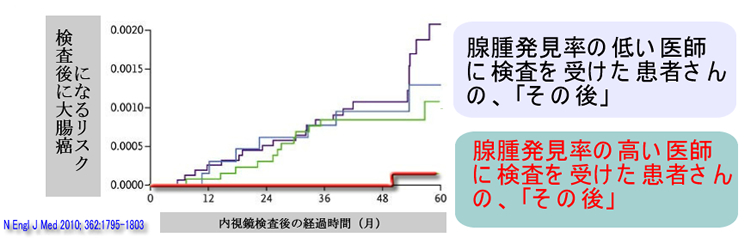 内視鏡件数の爆発的増加により「流れ作業の内視鏡(麻酔で快適です)」と「高精度の内視鏡(時間も費用も、掛かります)」への二極化が今、世界中で起きている現象です 
最近、大腸内視鏡の質(精度)の指標(Quality indicator)が精力的に研究されています。 〇=高精度の指標 ✕=精度が低い指標 △=検査の質とは関係は無い
|
