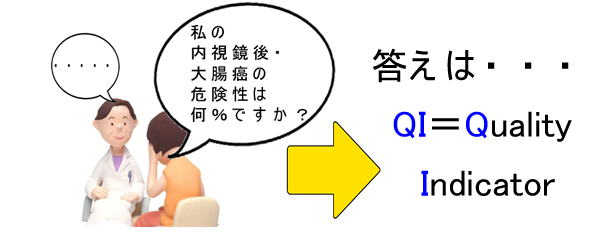
まず、以下のような場面を考えてみましょう・・・・
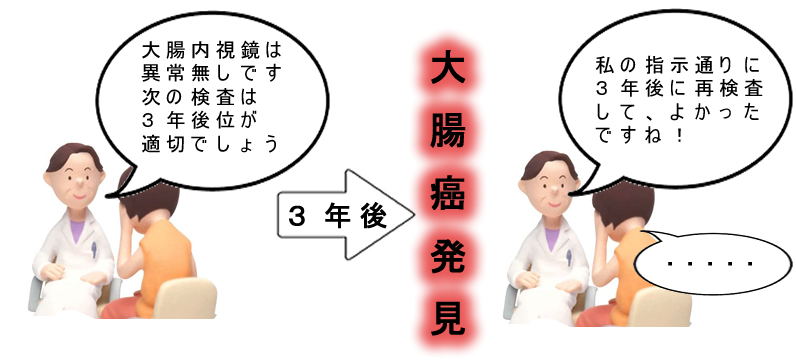
内視鏡検査を受けた方に見つかる大腸癌は何年以内までを「前回検査のポリープの見落としが原因」と考えるべきか?世界内視鏡学会という、日本も深く関わっている組織が、「4年以内と考えるのが合理的である(Most Plausible Explanation)」という声明を発表しました(文献)

但し声明は4年以内の内視鏡後・大腸癌は全て「医師の責任」とは言っていません(見落としの原因は「不可抗力な患者さん側要因」もあるからです。)
むしろ逆で、「適切な検査での見落とし(Possible missed lesion, prior examination adequate )」という概念を述べています。大腸内視鏡の見落としの多さを警告するのが本声明の目的です。また、ここで言う大腸癌は「ポリープから発生する大腸癌」という意味で、悪性リンパ腫や粘膜下腫瘍などの「ポリープと関係無い特殊な癌」は対象ではありません。
最終的には「適切な検査」の定義が重大な問題になります。これが「大腸内視鏡の品質指数(Quality Indicator=QI)」です。
かって日本では、「通常型大腸癌がポリープを経ないで正常粘膜から発生する(De novoメイン・ルート仮説)」という意見がありましたが分子生物学的根拠が脆弱でした。本声明は、この日本の独説を、明確に否定しました。(rapidly progressing precancerous polyps remains to be determined, but is certainly low)
De novo癌の存在を否定した訳ではありません。「稀である(メイン・ルートではない)」という意味です。一方、遺伝性大腸癌(HNPCC状態)の方には「De novoに近い癌」が出来易いという報告もあります(次回は、この問題を取り上げます)
声明は「内視鏡後・大腸癌の集計の難しさ」の問題提起をしています。「検査の苦痛」「予約が混んでいる」などの理由で患者さんが検査を受ける病院を変えることは珍しくありません。そのため内視鏡後・大腸癌は「表面化しにくい」傾向があります。「私は内視鏡後・大腸癌の経験はゼロです」と公言する(信じている)医師は実はたくさんいます。
しかし、日本で初めて内視鏡後・大腸癌を調査した厚生省の研究「Japan Polyp Study」では、誰も予想しなかった高い頻度(1年後に700分の1)で内視鏡後・大腸癌は実在することが解りました。
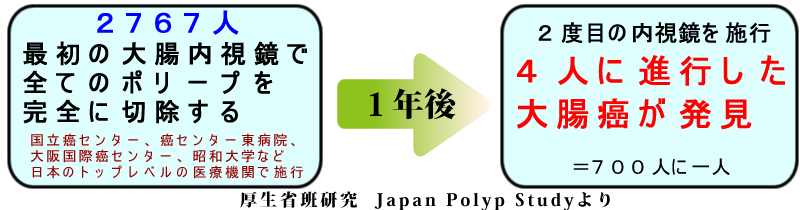
表面化しにくい、問題視されないだけで殆どの医療機関の内視鏡後・大腸癌は、もっと多いと予想されています。
多数の施設を平均すると1年後の内視鏡後・大腸癌の頻度は計算上(per person-years)600人に一人です(文献)。
最初の数年は直線的に累積しますから(詳細)4年間では4倍(=150人に一人)になります。つまり・・・・
「大腸内視鏡とは150回に1回の割合で、致命的なポリープの見落としが起こる検査である」という結論になります。
他臓器の癌と比較しても「非常に見落としの多い癌検診」と言えます。大腸癌の実数が多いこと、限られた時間で長い腸内を調べなければならないことを考えれば、驚くべきことではないのかもしれません・・・
最近は検査後に「いかに見落としが多いか」を紙面で説明する医師も多いようです。