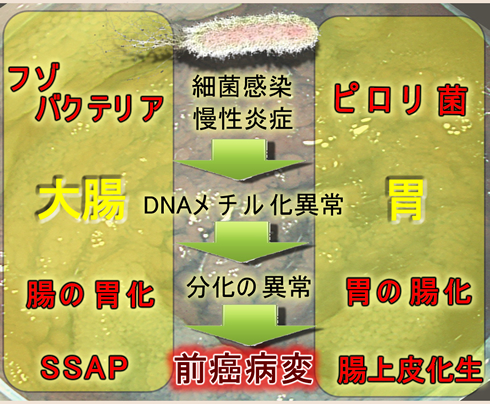
下記のように楽観的な報告(内視鏡で癌を予防できる)と悲観的な報告(毎年、内視鏡をしても大腸癌リスクは年間1%前後)の両方があります。これは、おそらく同じSPSでも「重症度」の基準が統一されていないからでしょう。「数が多く、大型SSAPを合併し腺腫も多発するSPS」が最も重症(発癌の危険が高い)という報告が多いです。今後は「重症型SPS」に限定して内視鏡コントロールで、どこまで大腸癌を予防できるのか?という調査が必要と思われます。
また欧州は昔から遺伝性大腸癌の診療に力を入れているのですがSPSに対し積極的に予防的手術をしているようです。現状では日本の学会はSPSの予防的手術には否定的です。国により方針の違いがあることが伺われます。

日本消化器病学会ガイドラインより