責任を持って断言しますが「普通の形状の大腸」の方がCTで大腸癌検診をおこなうのは「時間とお金の無駄であり被爆するだけ」です。
大腸内視鏡で平坦な病変も見つけて、その場で切除するというスタイルが最小の時間とお金で大腸癌を予防する最善の方法です。(被爆の問題はこちらを、お読みください)
しかし・・・
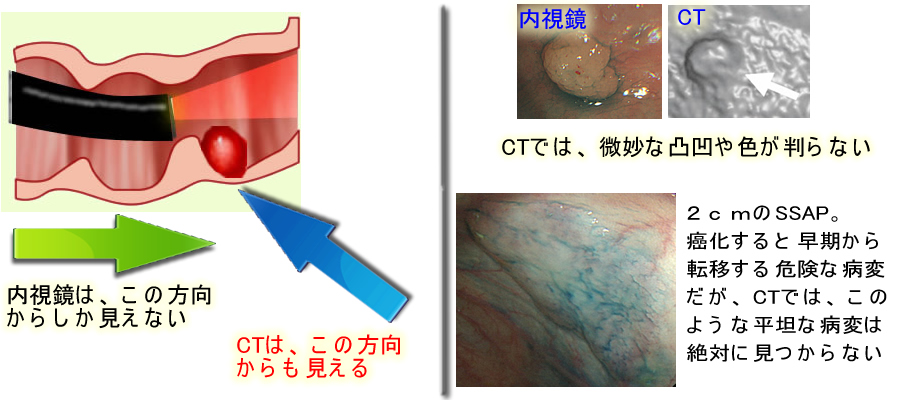
これも責任を持って断言しますが「普通の大腸でない方(観察の死角の大きい方)」が内視鏡を100%信用するのは極めて危険です。
内視鏡と原理の異なるCTコロノグラフィーを併用することは、100%確実では、ありませんが内視鏡の死角をカバーすることが、期待できます。
CTコロノグラフィーの威力が絶大なのは「大腸が非常に長く、屈曲しており、便秘がひどく、洗浄液を飲んでも残便が無くならない」という方です
大変な思いをして2倍、3倍の下剤を飲んでも・・・内視鏡を奥まで挿入するのに長時間をかけても・・・結局、屈曲部の陰が見えない、という結果になります。
fecal tagging法という経口の造影剤を使う検査法では便がCTでは映らないために、下剤が少量でも検査ができます。また内視鏡で死角になる「屈曲部の陰」も、見えます。
そのような方は内視鏡とCTの併用は理想的とも言えます。
ただし、CTコロノグラフィーは保険適応外となりますから「コスト・パフォーマンス」の点では問題があります。
例えば内視鏡とCTを交互に受けるというのもコストの点から現実的な選択と思います。
対して「憩室・癒着で腸管が拡張不良」の方がCTコロノグラフィーを併用する効果は(ゼロではありませんが)、そんなに大きくはありません。きれいに拡張しないとCTでも診断が難しいからです。併用効果がコストに見合うかは疑問なのですが一度は(あるいは数年に1回は)受けておいてもいいと思います。
最近はCTコロノグラフィーを施行している病院は多く、グーグルで「CTコロノグラフィー」と入力して検索すれば、近所に施行している施設が必ず見つかります。
CTコロノグラフィーは、大腸癌の場合以外は保険適応外となります。料金は病院によって異なります。当院から特定の病院の紹介・推薦はしていません
尚、CTコロノグラフィー以外の他の検査(例えばカプセル内視鏡など)は併用しても、精度の向上にはなりません。