肛門周辺は粘膜下腫瘍が発生した場合に内痔核と区別が難しいです。また、外痔核がひどいと、初期の扁平上皮癌は解り難いです(下図)。
現実的に肛門の癌は直腸癌に比べると極めて稀ですから、「ひどい痔があると、肛門癌になる」という意味ではありません。
しかし稀でも、肛門は特殊な癌(コンジローマ、肛門腺由来癌、パジェット病、粘膜下腫瘍)の割合が多く、痔核があると診断が非常に難しくなります。
「肛門科の診察」では肛門・会陰部を広く展開して視診をした後に肛門に指を入れて360度、数回、回転させます(指診)。直腸瘤の診断では膣への指診も行います。これで、肛門癌、会陰部の癌、前立腺癌、膣の癌が、見つかることもあります。
しかし通常、大腸内視鏡では、このような「肛門科の診察」はおこないません。これは(1)羞恥心への配慮、(2)下剤(頻回の排便)で肛門が痛くなった状態での指診は激痛だから(3)丹念な直腸診は直腸粘膜に傷を作り、逆に直腸の平坦型腫瘍を見落とす原因になるからです。
患者さんが希望された場合は「肛門科の診察」も行いますが、原則として肛門科の受診を勧めます。
| 尚、検査当日に痔の軟膏や座薬は絶対に使用しないでください。薬剤で直腸が観察できなくなります。肛門が痛い場合は、お風呂(温浴)で対処して下さい。 |
「粘膜下腫瘍」は表面が正常粘膜で被われているため、肛門管以外の場所に発生した場合でも非常に検出が難しく、大腸内視鏡では「最大の鬼門」になります。
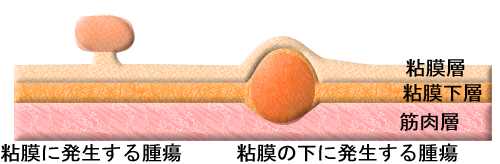
これが肛門管に発生すると痔核との鑑別は非常に難しくなります。どちらも「表面が正常粘膜で、肛門が腫れている」ようにしか見えないからです。
実際に、「肛門管の進行した粘膜下腫瘍が内視鏡で解らなかった(CTやMRIで見つかった)」「ひどい慢性裂肛と肛門ポリープがあり扁平上皮癌が解らなかった」という報告は、国内外で多くあります(文献1 文献2 文献3)
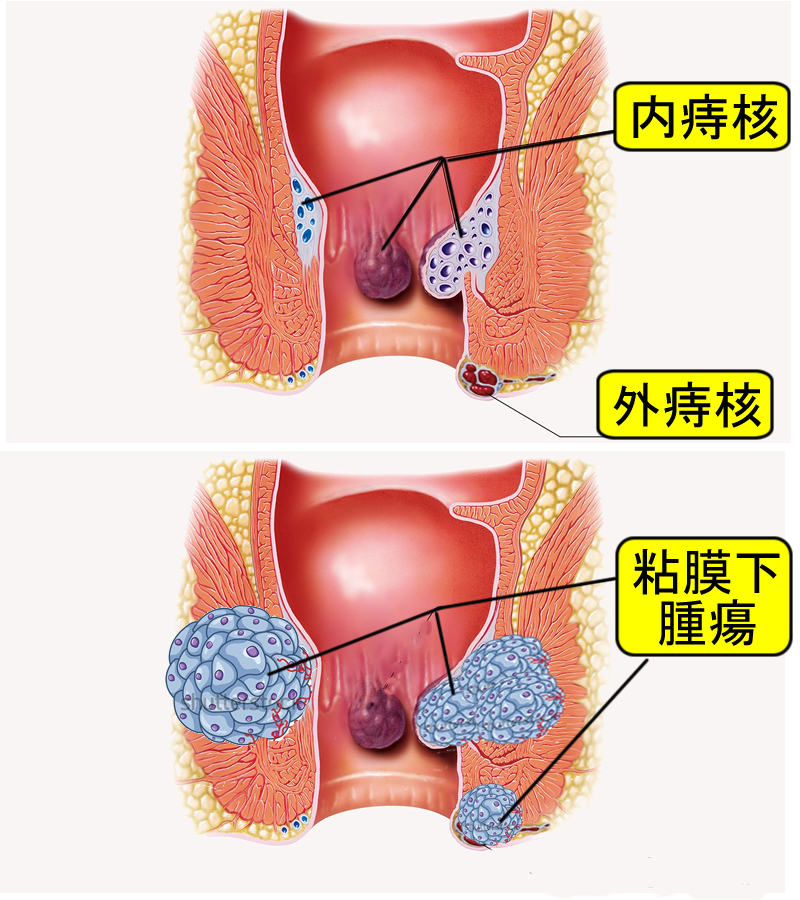
これは「氷山の一角」で船が事故を起こす現象に似ています

本人に自覚がなくても内視鏡をすると、ほとんどの方に痔核が見つかります。下記のような所見は、日常的に、見られます。極めて稀に肛門ポリープ(いわゆるイボ痔です)に扁平上皮癌が隠れていたり、内痔核に粘膜下腫瘍が隠れていたりします。しかし内視鏡では「細胞検査」はできません。ここは知覚があるために麻酔が必要なのと、大出血の危険があるからです。
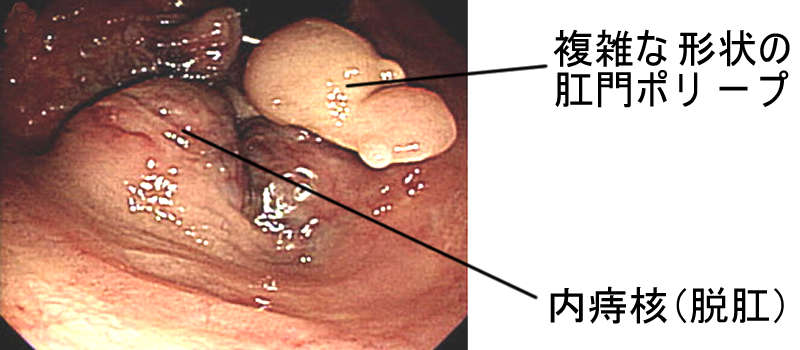
肛門の専門医でも、鑑別は容易ではありません。現実的には仙骨麻酔下で切除し病理検査をしないと解らないことが多いです。内視鏡で痔核が見つかった方全員に「肛門科での手術」を勧めることはありません。それを、やると「ほとんどの方に手術を勧める」ことになるからです。
肛門科を受診する最大の原則は「本人が自覚症状で困っている」場合です。そして、もう、一つは「肛門性交」の経験があるか?です。事実上、「大部分の肛門癌=性行為感染症(HPV感染)」です。ウイルスの潜伏期間は長く、若い時の感染から何十年もして発癌に至る場合もあります。肛門性交をしなくても「経過の長い炎症を伴う痔(主に痔瘻、裂肛)」は肛門癌の原因になるという報告(2020年文献 2006年文献)もありますが頻度としては稀です。
| 肛門性交の経験の有る女性・男性同性愛者の方へ・・・内視鏡では肛門は「詳細には診ません。」。肛門は内視鏡では解らなく、念入りな視診と触診・指診をしないと解りません。内視鏡の際に、これらをすべきかについてはコンセンサスは無くガイドラインにも記載がありません。現状ではこれらは肛門科・婦人科・性病科の領域と考えます。 |